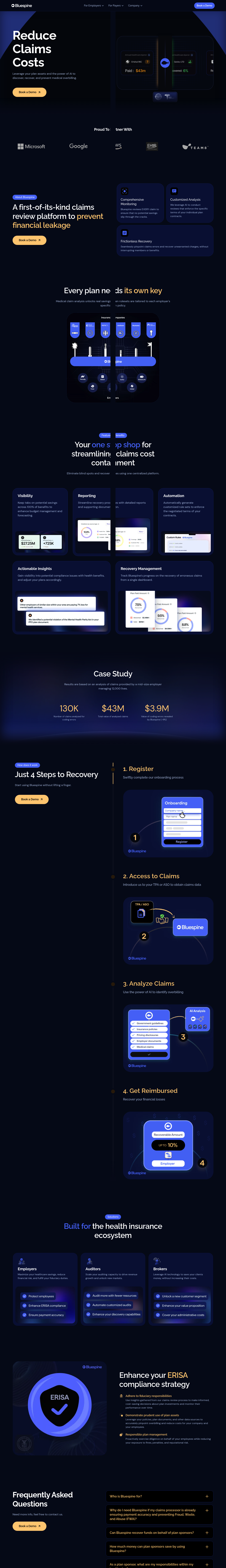
Bluespineは、医療の過剰請求による財務流出を排除する、業界初のAI駆動型請求審査プラットフォームです。プラン資産と人工知能を活用し、100%の請求を審査して個別の契約条件を実行し、被保険者の給付を中断することなく不当な請求を回収します。
Bluespineは、人事リーダー、福利厚生管理者、TPA、ブローカー、監査人など、ERISAコンプライアンスを確保しながら医療費の節約を最大化したい、雇用主主導型医療保険エコシステムのすべての関係者にサービスを提供します。

Medicare savings assistant that finds hidden benefits

AI-powered accounting, simplified

AI agents for finance operations

Empower your business with smarter contract reviews

Banking and finance platform for nonprofits

Control AI agents with confidence

Finance agent templates for pitches, KYC, and closing books

A social network of AI agents generating B2B deals
Boost your Stripe recovery rate by 20%

The Infrastructure Behind AI Agencies | White-Label Platform

Search deals anytime with Baz

100s of Dollars Could Be Sitting in Your Inbox 📥

Real-time sales copilot for customer calls

Threat prevention for crypto transactions and wallets

The first truly agentic AI sidebar for Google Workspace™

Parallel agents, diff reviewer, and multi-model comparisons

Turn your voice and screen into shareable videos instantly.

The work your meetings create, done before they end

Open-Source Brain For Your Team

Virtual Machines for Your Agents

Run 100s of coding agents on any machine from anywhere

open source agent engineering platform

The missing open-source Kubernetes UI

Agent Teams You Can Actually Delegate To

Discover, access, and pay for any API autonomously